Что такое тахикардия сердца и в чем ее опасность
Тахикардия сердца знакома каждому, ведь на протяжении своей жизни человек неоднократно испытывает учащение сердцебиения при различных обстоятельствах.
Учащение сердечного ритма — одна из защитных функций организма, помогающих обеспечить повышенные потребности организма в питании и кислороде. Но всегда ли учащение пульса считается нормой? Стоит рассмотреть, при каких обстоятельствах стоит проконсультироваться с врачом.
Повод для обращения за помощью
Что такое тахикардия? Это увеличение частоты сердечных сокращений больше, чем на 10 ударов в минуту. Для взрослого это состояние, когда пульсовой показатель превысит 90.
Выделяют два вида заболевания:
- физиологическая;
- патологическая.
Физиологическая
Считается естественной реакцией организма в ответ на внешние раздражители.
Может быть спровоцирована:
- стрессовой ситуацией;
- большой физической нагрузкой;
- нехваткой кислорода (чаще случается при нахождении в душном помещении);
- повышением температуры при инфекциях.
Если после отдыха или устранения провоцирующих факторов сердцебиение быстро приходит в норму, то повода для беспокойства нет — это состояние не требует медицинской помощи.
Патологическая
Если же после незначительного стресса или в состоянии покоя возникает сильное сердцебиение и приступ длится более 15 минут, то это может указывать на развитие болезни.
Учащение пульса могут провоцировать следующие заболевания сердца:
- ИБС;
- все формы стенокардии;
- инфаркт;
- эндокардиты и перикардиты любой этиологии;
- пороки сердца;
- миокардиты;
- сердечная недостаточность;
- кардиосклероз.
Повышение пульсовых показателей — характерный симптом и для некоторых внесердечных патологий:
- анемия;
- атеросклеротические изменения в сосудах;
- гипертонический криз;
- гиперфункция щитовидной железы;
- гипогликемия при сахарном диабете;
- ХОБЛ (хроническая обструктивная болезнь легких) и бронхиальная астма.
При часто возникающих без видимой причины приступах сердцебиения необходимо обратиться к кардиологу. Кроме того, что учащение сердечных сокращений может быть первым признаком серьезного заболевания, это состояние опасно для организма.
Опасность заболевания
Чтобы понять опасность длительного расслабления пульса, стоит рассмотреть, как работает сердце, которое состоит из 2 предсердий и 2 желудочков:
- камеры расслабленных предсердий заполняются кровью из подходящих к ним вен;
- венозные клапаны закрываются и открываются предсердно-желудочковые;
- сокращение предсердного миокарда перемещает содержимое предсердий в полость желудочков, и клапаны снова закрываются;
- происходит сокращение желудочковых стенок, и кровь выталкивается в главные артерии, а в это время предсердия сокращаются.
Весь этот сложный цикл ощущается человеком как одна пульсовая волна.
Но когда развивается тахикардия сердца, оно вынуждено сокращаться с большей частотой, и происходит следующее:
- предсердия и желудочки не успевают полноценно расслабиться после предыдущего сокращения;
- не до конца расслабленный миокард уменьшает вместимость сердечных камер, что провоцирует снижение сердечного выброса.
Уменьшившийся объем крови не в состоянии обеспечить питание всех систем, и защитные силы перераспределяют кровоток так, чтобы обеспечить полноценное снабжение кислородом мозга и сердца, оставляя менее важные органы в состоянии ишемии (недостатка тока крови).
Если приступы сердцебиений происходят часто и продолжаются длительное время, то ишемические процессы в тканях приводят к необратимым изменениям на клеточном уровне.
Помимо ишемии, существует еще одна опасность — длительная усиленная работа миокарда вызывает износ органа.
Разновидности патологии
Основной водитель ритма (так называется нервное скопление) при сердечных сокращениях — синусовый узел. Но, помимо него, в миокарде есть еще два водителя ритма: АВ-узел (расположен немного выше желудочков) и желудочковый.
По месту локализации очага возбуждения выделяют такие виды тахикардии:
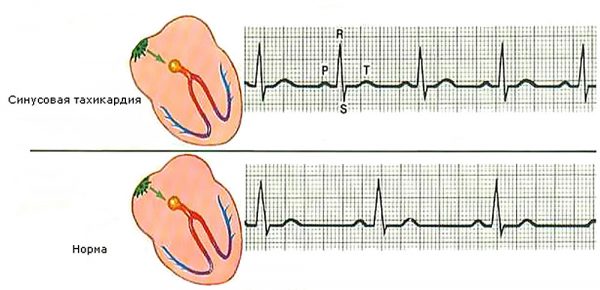
- Синусовая. К этой разновидности относится и физиологическое учащение пульса. При синусовых сердцебиениях в большинстве случаев не происходит нарушения ритма, и они имеют более благоприятный прогноз при лечении.
- Предсердно-желудочковая. Это наиболее часто встречаемая при заболеваниях сердца тахикардия. Если функции синусового водителя ритма не нарушены, то дополнительные сокращения АВ-узла на ЭКГ-ленте выглядят как экстрасистолы во время приступа тахиаритмии, а человек ощущает частое неровное сердцебиение.
- Желудочковая. Наиболее опасная форма, которая даже при сохраненной функции синусового узла может спровоцировать фибрилляцию желудочков, которая без медицинской помощи заканчивается смертью больного.
Важно! Вид тахикардии можно определить только при помощи ЭКГ и других методов медицинского обследования, а человек во время приступа ощущает частые ритмичные или неритмичные сокращения сердца.
Симптомы патологического сердцебиения
В отличие от физиологической, патологическая форма заболевания возникает внезапно, без видимой причины.
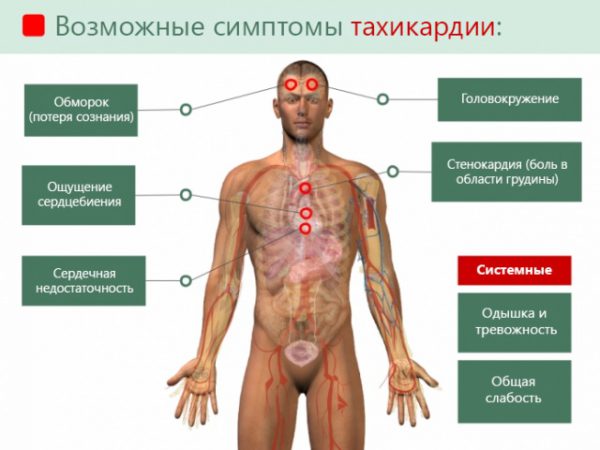
При приступе больные ощущают:
- учащение пульса даже в состоянии покоя;
- страх смерти;
- слабость;
- потемнение в глазах;
- головокружение;
- одышку;
- зябкость в конечностях;
- нарушение сна.
Продолжительность приступа различна. Иногда пульс самопроизвольно выравнивается уже через несколько минут, а в тяжелых случаях тахикардия может продолжаться до нескольких дней. Но при любой продолжительности приступа возникающее при этом состояние опасно для человека.
Осложнения приступа
Кроме возникновения ишемии тканей, длительное или часто возникающее сердцебиение может осложниться следующими опасными для жизни состояниями:
- ТЭЛА (тромбоэмболия легочной артерии);
- отек легкого;
- инсульт;
- тромбоэмболия мозговых артерий;
- сердечная астма;
- острая или хроническая ишемия миокарда;
- аритмический шок.
Важно! Возникновение этих осложнений при желудочковой тахикардии в большинстве случаев заканчивается летальным исходом.
Методы медицинского обследования
Важно не только устранить симптоматику учащения пульса, но и выявить причину возникновения этого состояния.
При жалобах больного на часто возникающие приступы сердцебиения назначают диагностические процедуры такого плана:
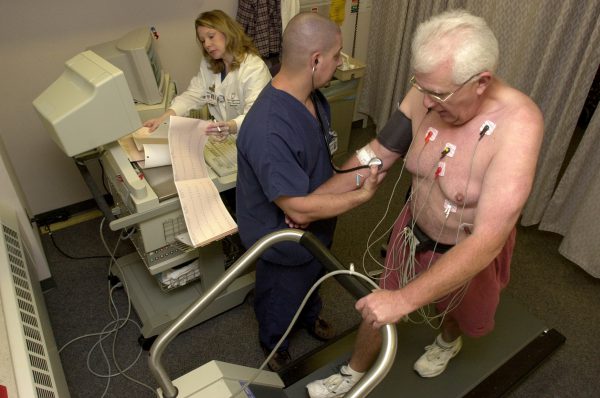
- ЭКГ-мониторинг. Проводится запись импульсов сердца на протяжении суток. Метод помогает определить предположительный период возникновения импульсов учащения сокращений сердца и наиболее характерное для развития приступа время суток. Пациенту на теле закрепляют специальный аппарат, после чего человек возвращается к привычному образу жизни.
- Электрофизиологическое исследование. Способ дает возможность определить частоту пульса при физической нагрузке. При этом проводится запись ЭКГ во время дозированной нагрузки на беговой дорожке или велотренажере.
- МРТ. Методика, позволяющая определить структуру миокарда и патологические очаги сердечной ткани.
- Рентгенография с введением контрастного вещества. Выявляет состояние коронарных (сердечных) сосудов и наполняемость сердечных артерий. С диагностической целью используется для выявления гипертрофии сердечной стенки и для определения участков ишемии миокарда.
- Общий анализ крови (для выявления признаков анемии).
Дополнительно к обследованию сердца проводится выявление фактора, провоцирующего приступ. Врач назначает исследования работы почек, головного мозга и т. д.
Необходимая терапия подбирается пациенту только после полного обследования и выявления причины сердцебиений.
Особенности лечения
Терапия направлена, в первую очередь, на устранение причины возникновения сердцебиения, а уже потом подбираются медикаменты для урежения пульса. Противоаритмические средства имеют много побочных эффектов, и их назначают с осторожностью.
В легких случаях пациентам могут назначаться натуральные растительные средства:
- пустырник;
- боярышник;
- пион;
- валериана;
- Персен;
- Ново-пассит.
Хороший эффект дает применение Корвалола. Эти препараты помогают снизить возбудимость и улучшить сон. Часто лечение основного заболевания и прием растительных препаратов дают необходимый терапевтический эффект.
Если прием успокоительных оказывается малоэффективным или причину развития приступа устранить невозможно, то пациенту с учетом особенностей основного заболевания подбирается противоаритмическое средство.
В зависимости от основной патологии, заболевшему назначают следующие медикаменты:
- Верапамил;
- Кордарон;
- Ритмилен;
- Анаприлин;
- Этацизин;
- Дилтиазем;
- Бисопролол;
- Аденозин;
- Атенолол.
Список противоаритмических средств большой, но в основном с лечебной целью применяются антагонисты кальция и блокаторы адренорецепторов.
Обратите внимание! При неэффективности медикаментозного лечения показано оперативное лечение. Во время операции человеку устанавливается искусственный водитель ритма, который отвечает за частоту сердцебиений.
Основы доврачебной помощи
Приступ тахикардии, особенно впервые возникший, всегда пугает. От того, насколько грамотно поведут себя окружающие заболевшего люди, зависит состояние больного.
Если человек побледнел и жалуется на учащение пульса, необходимо:
- Вызвать врача или «Скорую».
- Обеспечить пострадавшему покой.
- Попытаться успокоить больного (люди в этом состоянии испытывают сильный страх смерти).
- Расстегнуть у человека ремень, ослабить галстук и расстегнуть сдавливающую тело одежду.
- Если приступ произошел в помещении, то открыть окна, обеспечивая приток свежего воздуха.
- Дать человеку выпить Корвалола, валерьянки или других успокоительных средств.
- Положить на лоб холодную влажную салфетку.
- Предложить человеку ненадолго задержать дыхание и напрячь мышцы живота.
При неэффективности простых успокоительных средств рекомендуется дождаться прибытия «Скорой», несмотря на все протесты заболевшего.
Большинство людей стараются избегать госпитализации, но почти все виды тахикардии (кроме желудочковой формы) купируются амбулаторно, и заболевшему рекомендуется обследоваться в поликлинике.
Интересно! Некоторые источники рекомендуют для купирования усиленного сердцебиения надавливать пострадавшему на глазные яблоки или предлагать прокашляться, но делать этого не рекомендуется. Покашливание и надавливание на глаза дает необходимый пульсурежающий эффект только при синусовой тахикардии, а вот при желудочковой форме патологии эти действия могут только навредить.
Прогноз
В большинстве случаев прогноз благоприятен. Сердечный ритм удается скорректировать при помощи успокоительных или противоаритмических препаратов.
Регулярный прием лекарств в сочетании с индивидуально подобранной диетой и умеренно активным образом жизни позволяют пациентам забыть о тахиаритмических приступах.
Установка искусственного водителя ритма при соблюдении всех врачебных рекомендаций обеспечивает устойчивую ремиссию даже при склонности к желудочковой форме заболевания. Искусственный водитель устанавливается хирургическим путем. После периода реабилитации пациент получает возможность вести полноценный образ жизни.
Считается, что у заболевания благоприятный прогноз. Утяжеление болезни возможно только на фоне тяжелых состояний:
- запущенные формы хронической сердечной недостаточности;
- острый инфаркт миокарда;
- другие состояния.
Если своевременно обратиться к врачу и устранить причину возникновения патологических изменений, то можно сохранить здоровье и избежать тяжелых последствий.
Непролеченные тахикардии опасны и могут спровоцировать серьезные осложнения, а иногда и закончиться летальным исходом.












ЭС-ки и тахикардия возникают из-за тонуса сосудов, а вернее из-за изменения твердости сосудов и скорости распространения пульсовой волны. Открываются АВА, по ним пульс бежит до предсердий и генерирует внеочередные удары. Но первичным является гипертония, которая из-за ШОП. Найдите мою статью «Современная кардиология против Новой теории аритмии, счёт 0:18!» и опубликуйте её здесь. Я разрешаю. Пусть все знают, что такое современная кардиология. Она забыла на 100 лет, что КМЦ реагируют на механическое раздражение.
Здравствуйте! У меня такой вопрос к вам у меня сейчас давление 131на87 и пульс 79 уд в мин Но бывает и такое что достигает до 143на92 и пульс постоянно прыгает то 120 уд в мин то 109 уд в мин! можете проконсультировать меня что в таких случаях делать? И бывает что нимеет правая рука