Этиология синдрома Бругада
Не все заболевания сердечно-сосудистой системы сегодня грозят преждевременной смертью, от некоторых из них избавиться довольно просто. Однако есть отклонения, носящие генетический характер. К этому относится синдром Бругада. Данное заболевание опасно не изменениями на электрокардиограмме, а тем, что при нем заметно повышается риск внезапной сердечной смерти.
Этот синдром был открыт двумя испанскими врачами-кардиологами в 1992 году, а в научных справочниках о нем можно было прочитать, начиная с конца девяностых годов. Однако если рассматривать практическую сторону этого вопроса, приходится признать, что сегодня мало врачей владеют информацией об этом заболевании, поэтому не могут выявить его и начать соответствующее лечение.

Количество людей, у которых отмечается это заболевание, резко возрастает на востоке и юге Азии, где из 10000 человек оно присуще пяти пациентам.
В западных странах соотношении меньше – два человека из 10000. Также отмечено, что это состояние больше присуще людям в возрастной категории от 30 до 40 лет, причем среди них чаще всего болеют мужчины.
Причины
Сначала считалось, что заболевание развивается у тех пациентов, у которых есть поражения коронарных сосудов. Также было мнение, что синдром может развиться у тех, кто перенес инфаркт миокарда и имеет в анамнезе приобретенные или врожденные патологии сосудов и сердца. Однако позже было выяснено, что внезапная смерть может настичь тех, кто не имеет связи с кардиологическими недугами. Каковы же причины синдрома?
Это состояние основано на наследовании по доминантному и аутосомному пути, точнее, на мутации нескольких генов, отвечающих за формирование аномалии. Получается, что именно эти мутации и могут являться причиной развития недуга. В то же время подтверждено, что у многих пациентов данная патология не имела генетического подтверждения.
Сделан вывод, что в развитии синдрома может принимать активное участие автономная нервная система. Считается, что при торможении и активации нервной парасимпатической системы усиливается аритмогенез, поэтому в основном синкопальные приступы возникают ночью или вечером.
Если все же причина кроется в генетике, важно понимать, что синдром может развиваться из-за аномалий, происходящих в электрофизиологической активности правого сердечного желудочка на его выходе. Мутированный ген, который расположен на третьей хромосоме, участвует в кодировании натриевых каналов, точнее, структуры его белка. Эти каналы обеспечивают потенциальных ток действий Nа.

Высчитано, что есть минимум 80 мутаций, происходящих в гене SCH 5A. Они наблюдаются у четверти пациентов и часто внутри одной семьи. Конечно, в образовании заболевания важная роль отведена патологическим изменениям, которые происходят в других генах и ответственны за кодировку каналов и белков.
Несмотря на все это следует признать, что причины до сих пор неясны и не могут подразделяться четкой классификации. Большинство выводов делается после вскрытия внезапно умерших людей. Эти выводы дают основание полагать, что риск внезапной смерти повышается в следующих случаях:
- ситуационные обмороки;
- транзиторная ишемическая атака;
- блокада пучка Гиса, его правой ножки;
- специфические признаки, обнаруживаемые на ЭКГ;
- ранние беспричинные приступы внезапных обмороков, особенно если в этот момент наблюдалась тахикардия;
- внезапная смерть прямых родственников.
Симптомы
Синдром Бругада характеризуется двумя группами основных симптоматических признаков:
- признаки внезапной смерти;
- состояния синкопального характера.
Почти 80% больных, которые перенесли внезапную сердечную смерть, имели в анамнезе приступы синкопального характера. Самые тяжелые случаи сопровождались обмороками в сочетании с судорогами. Однако приступы могут протекать без обморочных состояний, но в этом случае проявляются другие признаки:
- внезапная слабость;
- бледность;
- перебои в работе сердца.
Основные клинические признаки основаны на развитии тахикардии желудочков и их фибрилляции. В основном они проявляются как наджелудочковые тахиаритмии.
Периодические симптом желудочковых аритмий более всего присуще мужчинам, которым исполнилось 38 лет, однако, были случаи, когда такая картина наблюдалась и пожилых людей и у детей.
Обычно синдром Бругада проявляет себя во время отдыха или сна, особенно когда частота сокращений сердца снижена. Но нельзя не учитывать тот факт, что 15% приступов такого патологического характера происходили после физических нагрузок.
Желудочковая аритмия может возникнуть после приема алкоголя. 93% фибрилляции желудочков происходило ночью, 7% — днем. Во время бодрствования синдром развивался у 13%, а во время сна у 87%.
Получается, что можно выделить следующие основные признаки синдрома:
- эпизоды ФЖ;
- ночные приступы, сопровождающиеся резким нарушением дыхания;
- тахикардия желудочков.
Кроме того, существуют эпизоды внезапной смерти. Это состояния, при которых отсутствует электрическая активность сердца и дыхания, но человек приходит в себя. Это может произойти случайно или из-за своевременного обращения за помощью. Итак, о синдроме свидетельствует внезапный обморок, ускоренное сердцебиение и нехватка воздуха.
Диагностика
Сегодня основной и эффективный диагностический метод – ЭКГ. Именно с помощью него можно определить признаки блокады правой ножки пучка Гиса (БПНПГ).
При этом в некоторых отведениях наблюдается элевация ST-сегмента и характерная симптоматика патологии. Иногда присутствует инверсия Т-зубца.
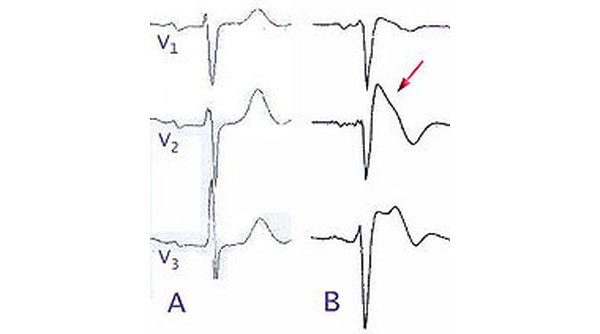
Синдром Бругада можно определить на ЭКГ с помощью двух типов подъема:
- подъем ST-сегмента в виде «седла»
- подъем ST-сегмента в виде «свода».
Между этим сегментом и нарушениями желудочкового ритма есть связь. К примеру, если у больного наблюдается второй тип подъема, у него же будут преобладать симптоматические формы патологии, которая в анамнезе будет указана в виде синкопальных приступов или фибрилляции желудочков. У этих пациентов внезапная смерть диагностируется чаще, чем у тех больных, у которых наблюдается первый тип подъема сегмента в сочетании с бессимптомным вариантом.
Стандартные преходящие изменения на ЭКГ затрудняют постановку диагноза, что дает основание полагаться на менее надежные методы, позволяющие подтвердить наличие синдрома. В связи с этим для того, чтобы подтвердить диагноз, могут использовать высокие правые грудные отведения, регистрирующиеся на втором или первом межреберных промежутках.
Было проведено исследование больных, оставшихся в живых после ВСС, причины которой были неизвестны, а также их родственников. Результаты исследования показали, что признаки патологии при стандартном обследовании были выявлены у 70% пациентов и 3% родственников, а вот при дополнительном обследовании показатели увеличиваются на 92% и 10% соответственно.
Довольно перспективным считается регистрация показателей на ЭКГ в случае введения антиаритмических препаратов, к которым относится Аймалин, Флекаинид и Прокаинамид. Однако в этом случае медицинский персонал должен быть очень хорошо подготовлен к развитию пароксизмальной ФЖ и ТЖ, потому что риск возникновения этих состояний резко возрастает в случае данного обследования.
После приема антиаритмических препаратов были случаи описания скрытой формы патологии. Однако в этом случае велся прием препаратов класса С тогда, когда класс А был неэффективен. Для обнаружения скрытого синдрома применяют препарат Дименгидринат.
Особое внимание уделяется лихорадочному состоянию. Однако выявить скрытые формы на сегодняшний день довольно сложно, потому что в клинической практике редко применяются методы генетической диагностики. Мутации, которые происходят в генах, обнаруживаются не сразу. При синдроме патология не определяется при таких методах исследования, как коронарная ангиография, ЭхоКГ и эндомиокардиальная биопсия.
Лечение
Стоит признать, что до сих пор не существует четкого медикаментозного лечения. Дело в том, что отсутствуют общепризнанные препараты, которые достоверно снижают вероятность внезапной смерти. На сегодняшний день подтверждены такие препараты, как Пропранолол и Дизопирамид.
Они хорошо предупреждают ритмические нарушения сердца. Однако есть случаи, когда применения даже этих лекарственных средств приводил к подъему ST-сегмента.
Иногда используют внутривенное введение Изопротеренола, что может привести к прекращению рецидивов ФЖ. Некоторые специалисты считают, что, если одновременно принимать Амиодарон и бета-блокаторы, предупредить ВСС не получится.
Синдром Бругада остается не до конца изученным состоянием, поэтому ведется поиск медицинских средств, которые могут быть эффективны в его лечении. Описан единичный случай приема Цилостазола, который предотвратил регулярные эпизоды ФЖ. Адреномиметики, адреноблокаторы и катехоламины уменьшают элевацию характерного сегмента.
Необходимо знать, что сегодня есть единственные и эффективный метод лечения тех больных, у которых отмечается симптоматический вариант синдрома, — имплантация кардиовертера-дефибриллятора. Он позволяет предотвратить эпизоды внезапной смерти.
Если действие данного аппарата сочетать с введением амиодарона, получится уменьшить частоту его разрядов. Есть следующие показания для имплантации этого устройства:
- мужчины в возрасте от 30 до 40 лет;
- больные, у которых прямые родственники скончались от ВСС;
- спонтанные изменения ЭКГ;
- подтвержденная генная мутация.
Последствия
После всего вышесказанного становится понятно, что синдром Бругада имеет неблагоприятный прогноз. Летальный исход наступает из-за ФЖ. Риск летального исхода один и тот же при периодических и постоянных изменениях на ЭКГ.
Сложно сказать что-то конкретное в отношении профилактических мер, которые могут снизить риск возникновения внезапной смерти, особенно если речь идет о генетической предрасположенности к появлению этого заболевания. Однако важно понимать, что здоровый образ жизни и хорошее настроение помогут не зацикливаться на свои недугах, и иногда способны спасти жизнь.










