Симптомы и лечение дефекта межжелудочковой перегородки у новорожденного
Для человеческого сердца характерно сложное строение, состоящее из четырех камер. Каждая из них выполняет определенную функцию, но бывает так, что в процессе внутриутробного формирования происходит сбой с повреждением целостности межжелудочковой перегородки, в результате чего новорожденный появляется на свет с дефектом: образовавшееся отверстие не препятствует перетеканию крови из одного отдела в другой, а это очень опасно.
Описание
Надо сказать, что правый желудочек принимает участие в работе малого круга обращения крови и ответственен за убывание венозной крови. Левый желудочек координирует функцию большого круга обращения крови, производит выброс крови в аорту и распределяет ее по сосудам, мелким капиллярам и артериям.
ДМЖП у маленьких детей приводит к тому, что кровяная масса из левого желудочка перетекает в правый, нарушая функцию малого круга обращения крови. Вследствие повышенного давления сосуды испытывают чрезмерную нагрузку, в легких наблюдаются их спазм, склеротический катагенез и уплотнение.
Для большого круга характерна обратная ситуация: давление падает, в результате чего левый желудочек вынужден выполнять свою работу за двоих, а это дополнительная нагрузка и на правый желудочек, следствием которой является гипертрофия тканей и увеличение объема сердца. Увеличение общей концентрации крови чревато внутрисосудистым сопротивлением, ростом толщины сосудистых стенок, уменьшением их просвета, а значит, и затруднением прохождения крови. Правый желудочек стремится наладить объем проходящей кровяной массы, работая еще интенсивнее и повышая давление, в результате чего развивается легочная гипертензия.
В конечном итоге давление в артерии легких делается выше, чем в большом круге: венозная кровь меняет свое направление и вызывает тяжелое осложнение под названием синдром Эйзенменгера. В этом случае не обойтись без пересадки сердца и легких.
Причины развития
Причины развития дефекта межжелудочковой перегородки являются следствием негативных факторов с внешней и внутренней стороны, к коим относят:
- генетику;
- вирусные инфекции, которые перенесла мать в девятимесячный период вынашивания плода: корь, грипп, краснуху и др.;
- вредные привычки;
- прием лекарств с тератогенным эффектом;
- влияние радиации, токсических элементов и тяжелых металлов;
- сильный стресс.
Виды дефекта
Величина отверстия по отношению к диаметру аорты определяет классификацию ДМЖП:
- малый дефект, который еще имеет название болезни Толочинова-Роже. Его размер не превышает 10 мм;
- крупный дефект – от 1 см и выше.
По месту локализации выделяют такие типы:
- Мышечный. Он располагается в мышцах и отдален от клапанов и проводящего аппарата сердца. При небольших размерах способен закрыться самостоятельно.
- Мембранозный. Местом расположения выступает верхний отдел перегородки пониже клапана аорты. Редко имеет большой диаметр и по мере взросления ребенка купируется самостоятельно.
- Надгребневый – самый тяжелый вид порока, при котором отверстие локализуется на границе эфферентных сосудов обоих желудочков и к закрытию практически не способен.
Примерно в 3–6 случаях из тысячи диагностируется ДМЖП, но мелкие дефекты проходят самостоятельно в течение первых лет жизни малыша. Среди детей в возрасте старше 3-х лет данный недуг стоит на втором месте по распространенности среди всех ВПС.
Симптомы
Небольшие по размеру отверстия не таят угрозы для здоровья ребенка и никак себя не проявляют, а вот большие дефекты развиваются сразу после появления новорожденного на свет в течение первых недель. К ним относят:
- синюшность конечностей и лица, которая усиливается во время плача;
- плохой аппетит, трудности при кормлении;
- плохую прибавку в весе и росте, отставание в развитии от сверстников;
- немощность, слабость, сонливость;
- отеки, наблюдаемые в области живота, рук и ног;
- одышку и негативные изменения ритма сердца.
Все эти симптомы должны быть поводом обратиться за консультацией к педиатру и детскому кардиологу. Даже если ДМЖП имеет небольшой размер, всегда есть риск ухудшения ситуации в любое время. Если в младенчестве заболевание не диагностировали, то в трех-четырехлетнем возрасте малыш начинает жаловаться на боль в груди и сильное биение сердца, могут беспокоить кровотечения из носа и потеря сознания. В некоторых случаях развивается так называемый сердечный горб, когда грудь в левой области выпячивается наружу.
Причем дефект межжелудочковой перегородки может быть как самостоятельным недугом, так и осложняться другими сопутствующими заболеваниями. В 20% случаев наблюдается дефект межпредсердной перегородки или открытый артериальный проток. В 12% случаев диагностируют еще и коарктацию аорты, в 2% – врожденную недостаточность митрального клапана и в 5% случаев – стенозы аорты и легочной артерии.
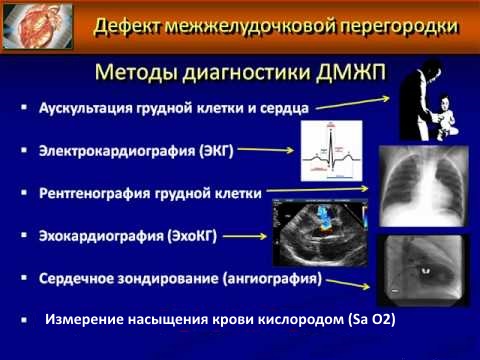
Диагностика
Диагностические мероприятия проводятся с помощью:
- Электрокардиограммы. Неэффективна в случае малого размера ДМЖП, но если он существенный, позволяет выявить характерные черты перегрузки и увеличения объема левого желудочка.
- Фонокардиографии. Позволяет получить данные о патологических шумах и изменениях в тонах сердца.
- Эхокардиографии. Позволяет получить точную информацию о месте расположения дефекта и его размерах, а также установить наличие других патологий, оценить давление крови в артерии легкого, величину и путь, по которому сбрасывается кровь.
- Рентгена. Можно просмотреть увеличение объемов левого желудочка и левого предсердия, определить расширение основания легких и др.
- Зондирования полостей сердца с правой стороны. Выявляет повышение давления в желудочке и артерии легкого.
- Катетеризации. Определяет уровень давления в правом желудочке и артерии легкого, а также то, с какой силой кровь насыщается кислородом.
- Ангиокардиографии. При этом в полость сердца через специальные катетеры вводится контрастное вещество, которое перетекает вместе с током крови из одного отдела сердца в другой и позволяет получить более полную картину заболевания.
Лечение
Маленькие патологии перегородки у детей коррекции не поддаются, а вот большие, не зарастающие долгое время и негативно сказывающиеся на самочувствии ребенка подвергают хирургическому вмешательству.
Перед операцией назначают консервативную терапию, которая позволяет отрегулировать ритм сердца, нормализовать давление и поддержать функцию миокарда. Затем делают паллиативную или радикальную хирургическую коррекцию. Первая показана грудным детям, у которых наблюдается выраженная гипотрофия и многочисленные осложнения. В этом случае доктор производит искусственный стеноз легочной артерии, что позволяет значительно улучшить состояние больного.
Радикальные операции представлены ушиванием патогенных отверстий и пластикой дефектов заплатами из специальной ткани. Операции на открытом сердце проводят в случае, если у пациента наблюдаются комбинированные пороки и крупные отверстия.
Прогноз при ДМЖП зависит от того, в каком состоянии находятся сосуды малого круга обращения крови, каков размер дефекта, имеет ли место выраженная сердечная недостаточность. С небольшой перегородкой люди живут до 60-ти лет и более, но даже если она и довольно большая, современные методики терапии и достижения в области кардиохирургии позволяют существенно улучшить качество жизни пациента и продлить ее на максимально возможный срок.